O sonho caminha: a polilaminina e outras apostas contra a lesão medular
Quem encontra o analista de sistemas Daniel Marçal, de 36 anos, suando a camisa no crossfit nem imagina o trauma que ele viveu três anos atrás. Mais precisamente, na tarde de 9 de dezembro de 2022.
O clima era de Copa do Mundo. O Brasil iria enfrentar a Croácia para tentar uma vaga na semifinal do torneio — e Marçal tinha combinado de assistir à partida em família. Mas nada naquele dia saiu como planejado. O irmão do analista, que estava para chegar, não dava notícias.
Preocupado, Marçal foi até a portaria para checar se estava tudo bem. Na rua, viu um homem batendo no vidro do carro do irmão. “Era um assalto! E a minha sobrinha estava no banco de trás”, recorda. Com medo do que poderia acontecer, Marçal reagiu. E o criminoso disparou um tiro contra o seu pescoço, causando um dano severo à cervical.
Uma equipe de socorristas chegou ao local para imobilizá-lo e prestar os primeiros socorros. No tempo de o jogo se encerrar, com a derrota do Brasil, o analista foi transferido de hospital para fazer duas cirurgias. A primeira a fim de estabilizar a coluna vertebral, e a segunda para reconstruir e fixar os ossos do pescoço.
O prognóstico era grave: nenhum sinal de movimento ou sensação do pescoço para baixo. Marçal começou a reabilitação como tetraplégico na AACD, centro de referência em tratamentos ortopédicos. Com exercícios diários e planejados no centro paulistano, foi recuperando aos poucos os movimentos.
Primeiro, dos braços. Depois, a cadeira de rodas foi substituída por muletas. Hoje, caminha sem apoios. “Os médicos dizem: ‘Toda vez que te vejo, não acredito que você está andando’”, conta. “Eles apostam que o fato de eu sempre ter praticado atividade física fez diferença para esse resultado.”
Nesta reportagem, você lerá sobre:
- Quais são as chances de andar novamente?
- O caso da polilaminina
- Acesso à polilaminina
- Há outros medicamentos?
- Exoesqueletos robóticos
- Eletroestimulação
- Tratamento padrão ouro
- Histórias que ensinam e inspiram
- A escala de comprometimento da medula
- Pílulas de esperança
- As causas do trauma
- Apostas para o futuro
Quais são as chances de andar novamente?
O caso de Marçal é bastante fora da curva. Estima-se que de 1 a 5% das pessoas com diagnóstico inicial de lesão medular completa voltem a andar. Já aqueles que tiveram comprometimento incompleto têm, no mínimo, 20% de chance de apresentar alguma melhora na marcha durante o primeiro ano de recuperação.
“A regeneração da medula espinhal é um velho desafio da medicina, para o qual, em muitos casos, não temos uma solução definitiva”, afirma o médico Osmar Moraes, presidente eleito da próxima gestão da Sociedade Brasileira de Neurocirurgia (SBN). Mas o sonho caminha.
Os cientistas não desistiram de encontrar formas de reverter os estragos. Ao redor do mundo, estudos estão em curso para desenvolver medicamentos e ferramentas que tornem realidade o desejo milenar de ver pessoas para e tetraplégicas voltarem a andar. Para chegar lá, é preciso seguir o método científico e garantir segurança e eficácia aos pacientes, que já estão em uma condição bastante vulnerável.
O caso da polilaminina
Na esteira de inovações, há exoesqueletos robóticos, dispositivos de eletroestimulação e um remédio, a tão comentada polilaminina.
No ano passado, pesquisadores da Universidade Federal do Rio de Janeiro (UFRJ) publicaram um experimento feito com seis cães com lesão medular crônica que registrou melhoras na mobilidade após a aplicação de um composto criado a partir de uma proteína presente na placenta humana, chamada laminina.
No mês seguinte, a equipe veio a público anunciar, em parceria com a farmacêutica brasileira Cristália, que também havia realizado um estudo piloto com oito pessoas com lesão aguda na medula.
Os resultados da pesquisa, no entanto, ainda não foram revisados por outros cientistas nem publicados em periódico — um ritual imprescindível para validar os achados. Mas ensaios clínicos começam a ser realizados neste ano para comprovar o potencial.
A decisão foi da Agência Nacional de Vigilância Sanitária (Anvisa), que autorizou, em janeiro deste ano, o início da fase 1 dos estudos com a polilaminina.
“O objetivo é averiguar a segurança do composto, observando se há efeitos adversos relacionados a ele em um pequeno grupo de pacientes”, explica o ortopedista Alexandre Fogaça Cristante, que vai liderar o braço da pesquisa a ser realizado no Hospital das Clínicas da Faculdade de Medicina da Universidade de São Paulo (USP).
Caso seja considerado adequado, o composto avança para a segunda fase de testes, que avaliam, então, sua eficácia. Por fim, uma terceira etapa consolida os resultados, analisando um número maior de voluntários. Caso a molécula seja bem-sucedida em todos os estágios, ela pode ser submetida à Anvisa para aplicação clínica e comercialização.
Os estudos, que também serão realizados na Santa Casa de Misericórdia de São Paulo, visam sanar dúvidas levantadas pelo ensaio inicial. Feito com o aval da Comissão Nacional de Ética em Pesquisa (Conep), o estudo piloto apresentou resultados promissores, mas não inclui alguns procedimentos considerados padrão ouro para o desenvolvimento de fármacos.
“No desenho da pesquisa, falta, por exemplo, um grupo controle, ou seja, um conjunto de pacientes que tenham recebido placebo, para que, então, seja feita a comparação de quanto a molécula acrescenta à recuperação de pessoas com lesão medular completa, que já passam pelo tratamento clássico, constituído por cirurgia e reabilitação”, expõe Moraes, também cirurgião do Hospital das Clínicas de São Paulo.
Além disso, no que concerne à avaliação de eficácia, é importante que a escolha de quem receberá a droga ou o placebo (formulação sem o princípio ativo) seja feita de maneira aleatória e sem que pacientes e médicos que administram o composto saibam quem está recebendo o quê — na linguagem científica, é uma pesquisa randomizada e duplo-cega.
Essas são formas de diminuir vieses a partir da segunda fase de estudos clínicos e garantir que um produto realmente seguro e eficaz chegue ao paciente — ou a qualquer um de nós.
Acesso à polilaminina
Ainda é cedo para prever em quanto tempo a polilaminina poderá estar disponível. Em geral, um medicamento demora de cinco a dez anos para ser desenvolvido.
Mesmo assim, entre o desespero e a esperança, familiares de pessoas recém-lesionadas têm entrado na Justiça para conseguir acesso à inovação. “Mas é preciso ter cautela, porque não há estudos publicados sobre o uso em humanos e essas pessoas não serão incluídas nas pesquisas controladas, ou seja, não terão um acompanhamento posterior”, ressalta o médico Jorge Rafael Durigan, presidente da Sociedade Brasileira de Ortopedia e Traumatologia (Sbot), da regional de São Paulo.
Atualmente, a polilaminina tem sido injetada na medula espinhal do paciente durante a cirurgia de estabilização da coluna. “A aplicação segue a lógica de urgência dos casos: deve ser feita, preferencialmente, em até 72 horas após o acidente”, explica Rogério Almeida, vice-presidente de Pesquisa e Desenvolvimento do Laboratório Cristália.
A farmacêutica, que patenteou a molécula e investiu cerca de 100 milhões de reais na empreitada, afirma que ela seria capaz de tornar o ambiente celular propício à regeneração da medula, ajudando a diminuir a inflamação local.
Há outros medicamentos?
Enquanto aguardamos os resultados do estudo brasileiro, outras fórmulas estão em teste ao redor do mundo. Uma revisão da literatura médica realizada por pesquisadores coreanos listou medicações já avaliadas ou usadas para reverter lesões medulares em diversas fases.
Para o quadro agudo, de até 48 horas após o trauma, foram testados desde corticoides (que tiveram pouca eficácia e muitos efeitos adversos) até medicamentos para doenças raras e neurodegenerativas.
“Embora existam evidências pré-clínicas convincentes, a maioria dos ensaios clínicos tem sido limitada pela heterogeneidade dos pacientes, janelas terapêuticas estreitas e desafios na avaliação de desfechos, impedindo que qualquer medicamento obtenha aprovação em nível de diretrizes”, avaliam os autores.
Para eles, e outros especialistas, o futuro do tratamento passa por uma abordagem multimodal, na qual medicamentos poderão melhorar o resultado de cirurgias e a reabilitação.
“É muito importante destacar a importância da fisioterapia. É ela que vai preparar a pessoa para recomeçar a rotina em casa, no trabalho, na sociedade, além de ajudar a prevenir complicações e também manter a massa muscular, o que faz diferença na saúde como um todo”, afirma o fisiatra Marcelo Ares, coordenador médico da AACD.

Exoesqueletos robóticos
A polilaminina não é a primeira empreitada brasileira pela recuperação de pessoas para e tetraplégicas. Em 2014, um experimento liderado pelo neurocientista Miguel Nicolelis foi realizado durante a abertura da Copa do Mundo de 2014, na Arena Corinthians, em São Paulo, e televisionado para o mundo todo.
O voluntário Juliano Pinto, então com 29 anos, tinha paraplegia completa, mas apareceu em pé no estádio com o suporte de um exoesqueleto robótico. O equipamento funcionava como uma “interface cérebro-máquina”, captando ondas neurais e transformando-as em comandos para dispositivos.
Diante das câmeras, o homem vestido como um robô deu um tímido chute na Brazuca, bola oficial do evento, dando continuidade às comemorações… e aos estudos. Esse tipo de interface tem sido pesquisada desde os anos 1990, mas ainda não chegou a ser aprimorada.
“Tivemos que encerrar o projeto porque os resultados não foram significativos”, admite Ares, que coordenava parte das atividades do projeto na AACD.
Na prática, os exoesqueletos têm sido usados na reabilitação dos pacientes — e hoje poucos modelos são comandados pelo cérebro. Há softwares que guiam as tarefas do equipamento e ajudam pessoas em recuperação a treinar o ritmo da marcha e de movimentos finos, como o de pinça.
“Entre as desvantagens dos aparelhos estão o alto custo da tecnologia, a limitação de ajustes para vários tipos e tamanhos de corpo e o fato de ser, em geral, um equipamento grande e pesado, que não pode ser usado em qualquer espaço”, esclarece Luciano Miller, cirurgião de coluna do Einstein Hospital Israelita, em São Paulo.
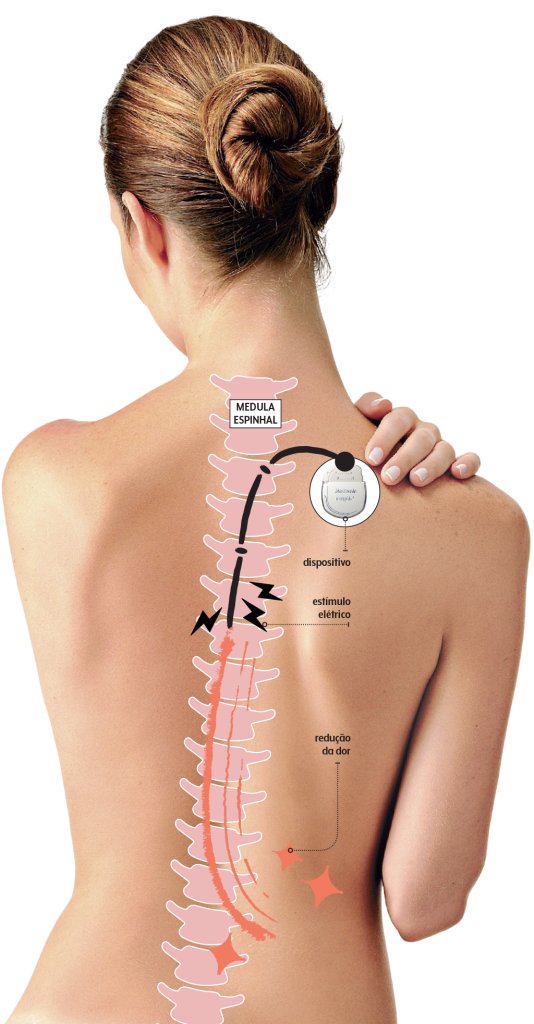
Eletroestimulação
Outra alternativa mais próxima da realidade é a eletroestimulação. É uma abordagem bastante divulgada pela ex-ginasta Lais Souza, que ficou tetraplégica após um acidente com esqui em 2014.
Para casos como o dela, que tem lesão medular completa, não há evidências de que o tratamento seja tão eficaz, mas ele pode ser direcionado a pacientes com lesão incompleta para estimular a musculatura, reduzindo a atrofia, e controlar dores crônicas que vêm com a lesão — oito a cada dez pessoas com o trauma na coluna convivem com incômodos persistentes, frutos de sinais nervosos anômalos que são interpretados como dolorosos pelo cérebro.
Mas todos esses métodos estão ainda em estudo e, portanto, disponíveis a uma pequena parcela dos pacientes com lesão medular.
Tratamento padrão ouro
Para a maioria dessa população, a saída é iniciar o tratamento o mais rápido possível, com cirurgia e fisioterapia — as ferramentas consagradas pela medicina.
Os cuidados começam, na verdade, na hora do resgate. Diante da suspeita de lesão na coluna, a vítima não pode ser movimentada, a fim de evitar piora do quadro. O serviço de emergência deve ser acionado para, então, realizar a imobilização e dar os primeiros socorros de suporte à vida.
O sujeito é, então, levado à sala de cirurgia. “Nesse primeiro momento, a prioridade é estabilizar a coluna para descomprimir a medula”, explica Moraes. “Isso evita que a estrutura que enerva o nosso corpo, dando mobilidade e sensibilidade aos membros e órgãos, sofra mais degeneração.”
Após a operação, são usadas diversas abordagens da fisioterapia para reabilitar o paciente, visando à locomoção, à habilidade de segurar objetos ou mesmo à manutenção da capacidade respiratória, por exemplo.
Atividades na água, com auxílio de robôs, muletas, andadores, bolas de ginástica e até mesmo salas recriadas para reproduzir partes de casa são usadas para adaptar o paciente à nova realidade.
Além disso, pode ser necessário o uso de próteses (que substituem um membro) ou órteses (que servem para imobilizar uma parte do corpo). Há também quem precise lidar com outros diagnósticos enquanto enfrenta os desafios da falta de acessibilidade.
A vendedora de autopeças Rosemary Miranda, de 49 anos, ficou paraplégica por causa de um câncer que atingiu sua medula espinhal. “Faço fisioterapia há dois anos, trabalhando a mobilidade e o alongamento. Faço tudo sozinha, inclusive cuido da minha filha de 9 anos”, relata a autônoma nascida na Bahia e criada em São Paulo.
Miranda relata que nem sempre é fácil se locomover pela capital paulista com sua cadeira motorizada. “A maior parte das ruas não está adaptada para quem tem algum tipo de deficiência”, critica. Mas ela sonha com um futuro melhor para si e outros pacientes.
“Busco minha força em Deus e nos profissionais que me acompanham”, diz. Em todo o mundo, 15 milhões de pessoas como ela confiam que a ciência possa, um dia, operar esse milagre.
Histórias que ensinam e inspiram
Conheça três brasileiros que sofreram lesão medular
Daniel Marçal
O analista de sistemas paulistano não pensou duas vezes quando presenciou sua família em perigo num assalto. “Vi a minha sobrinha no carro e fiquei com medo de o criminoso levar o automóvel com ela dentro”, relata. Ele reagiu e levou um tiro no pescoço que o teria deixado tetraplégico.
Três anos depois de duas cirurgias e muita fisioterapia, Marçal convive com poucas sequelas. “Sinto que o meu lado esquerdo é um pouco mais fraco, mas vivo bem e comemoro cada vitória”, afirma o profissional de tecnologia. “Me senti muito bem quando voltei a comer sem precisar de ajuda.”
Bruno Freitas
Em 2018, a caminho do aniversário da avó, o bancário sofreu um grave acidente de carro com a família, que resultou numa lesão medular completa na cervical. “Não me lembro de nada do acidente; quando acordei, já tinha passado pela cirurgia e recebido a polilaminina”, relata a VEJA SAÚDE.
A tia de Bruno foi a responsável por realizar a operação no jovem e conseguiu incluí-lo no estudo piloto da UFRJ. O prognóstico era de que ficasse tetraplégico, mas, ao longo de dois anos e intensa reabilitação, ele recuperou os movimentos e hoje, aos 31 anos, vive com sequelas mínimas do desastre.
Rosemary Miranda
Aos 47 anos, a vendedora baiana foi diagnosticada com mieloma múltiplo, um tipo raro de câncer na medula que costuma afetar mais idosos. “Eu sentia muita dor nas costas, e não passava com remédio nenhum”, recorda. “Um dia, parei de sentir as minhas pernas. Foi quando os médicos me internaram. Era o câncer.”
A maioria dos casos de paraplegia é causada por traumas (acidentes no trânsito, grandes quedas, ferimentos por armas), mas o problema pode advir de tumores na coluna. Rosemary está em tratamento contra o câncer e faz reabilitação na AACD.

A escala de comprometimento da medula
Conheça o principal parâmetro que mede a gravidade da lesão espinhal
Nível A
Ausência de função motora ou sensorial abaixo do nível da lesão, incluindo comprometimento das funções intestinal e urinária. É a lesão mais severa e difícil de reverter.
Nível B
Há alguma função sensorial preservada abaixo do nível da lesão, mas o paciente não consegue mexer nada. É um tipo grave de lesão incompleta. Também afeta órgãos.
Nível C
O indivíduo sente e até pode fazer pequenos movimentos abaixo da lesão, mas sempre mexendo menos do que 50% da musculatura. Costuma apresentar espasmos.
Nível D
Mais de 50% dos músculos abaixo do nível da lesão se movem contra a gravidade, que permite ter um prognóstico melhor para a recuperação e adaptação da rotina.
Nível E
Aqui está tudo nos trinques! Há o retorno completo da função neurológica e muscular. A pessoa consegue se movimentar e sentir seus membros normalmente.
Pílulas de esperança
Confira quais outras drogas já foram testadas contra lesões medulares recém-adquiridas
Corticoide
Usada como anti-inflamatório e imunossupressor, a metilprednisolona succinato de sódio (MPSS) não reduziu a lesão e ainda causou efeitos como sangramento gastrointestinal.
Riluzol
Desenvolvido para tratar esclerose lateral amiotrófica, doença neurodegenerativa que compromete a mobilidade, o medicamento não apresentou melhora para traumas.
Minociclina
O antibiótico com ação neuroprotetora demonstrou ser seguro e capaz de reduzir inflamação. Um estudo de fase 3 com 248 pacientes chegou a ser aprovado no Canadá, mas o status do estudo é desconhecido.
Naloxona
Droga usada para reverter overdose por opioides foi testada para modular a oxidação na lesão, mas não teve resultados clínicos relevantes e, portanto, foi descartada.
As causas do trauma
Maior parte das lesões medulares no Brasil ocorre por acidentes nas ruas ou a lazer.
Caos no trânsito
Colisões de carros ou motocicletas são o principal motivo de perda de movimento e sensibilidade no mundo. Campanhas em maio visam conscientizar.
Quedas domésticas
Cair da laje, do telhado, da escada pode custar a sua autonomia. Cuidar do lar exige atenção, trabalho especializado e uso de equipamentos de segurança.
Armas de fogo
Homens são as principais vítimas da violência no país e também os que mais têm fraturas completas por confrontos armados.
Água rasa
Acidentes em piscinas e cachoeiras são mais comuns no verão e entre jovens de 10 a 30 anos. Não mergulhe em águas desconhecidas. Como no trânsito, evite o álcool.
Apostas para o futuro
Um resumo das estratégias em pesquisa mundo afora
Medicações
A promissora polilaminina está sendo estudada no Brasil — e fez barulho na mídia. Outras drogas estão em testes ao redor do planeta.
Circuitos elétricos
Assim como os sistemas usados para controlar dor crônica, aparelhos de eletroestimulação avivam os músculos e ajudam a regular a atividade dos órgãos.
Homem-máquina
Exoesqueletos robóticos podem fazer parte da reabilitação, auxiliando pacientes a recuperar o ritmo de marcha com ou sem o “poder da mente”.